患者さんごとに病状や対処法が異なるため、
個別化した形でのテーラーメードな対応が必要です
そのために、子どもの眠りを1週間以上にわたり客観的に測定し、
正確な睡眠状態を把握する必要があります
東京大学大学院医学系研究科 システムズ薬理学教室
昭和大学医学部 小児科 主催
─ 起立性調節障害の子どもの睡眠実態調査 ─
調査への参加に興味のある
〈起立性調節障害の診察を行っている医療機関〉
を募集しています
専門医の診察時にウェアラブルデバイスをお渡しし、
患者さんの睡眠覚醒リズムを約2週間計測します
その後、ご相談の上、解析結果をフィードバックします
 起立性調節障害の子どもと睡眠
起立性調節障害の子どもと睡眠起立性調節障害は、「自律神経の調節がうまくいかず、起立時に身体や脳への血流のバランスが悪くなる病気」です。未だ周囲からの理解が乏しく、「怠け病」や「サボり者」などと捉えられてしまうことがありますが、決してそんなことはなく、自律神経の機能不全に起因する身体疾患です。
小学校高学年から思春期にかけて発症しやすく、有病率は、小学生で5%、中学生で10%にのぼります。学校に通えずにいる子どもの約3~4割に、起立性調節障害の発症があるとされています。
思春期の急速な身体的成長に自律神経の発達が追いつかず、交感神経と副交感神経のバランス不良による体調不良(朝起き不良、めまい、立ちくらみ、頭痛、動悸、だるさ(倦怠感)、イライラなどのさまざまな身体的症状)が認められます。
症状の改善には時間がかかります。「早期発見・早期対応」が何よりも大切です。
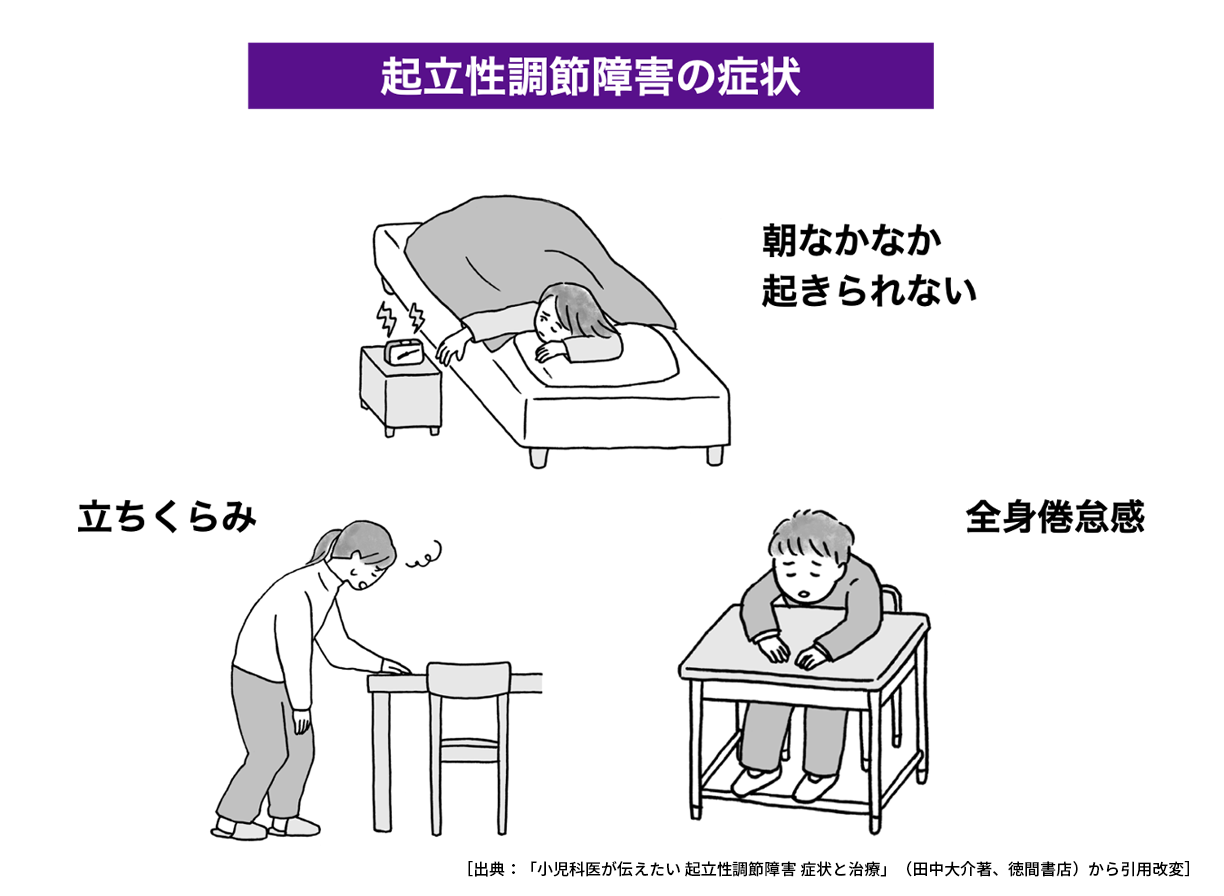
起立性調節障害では、朝なかなか起きられない状態が見られます。特に、睡眠覚醒リズムが崩れ、睡眠時間帯および活動時間帯が大きく後退します。同時に、睡眠中に何度も目が覚めたり、熟睡感が得られないなど、睡眠の質が低下している可能性があります。
このように、起立性調節障害の子どもでは何らかの形で睡眠が乱れており、朝起きることが困難になっています。子どもたちが「学校に行きたいのにいけない」状況を生み出しています。
しかしながら、実際に睡眠状態にどのうような問題があるか、科学的な検討は十分なされていません。睡眠の量・質・リズムの観点から睡眠状態を的確に把握することにより、起立性調整障害の病態理解が進み、また個々の実態に応じた対処法の考案につながる可能性があります。
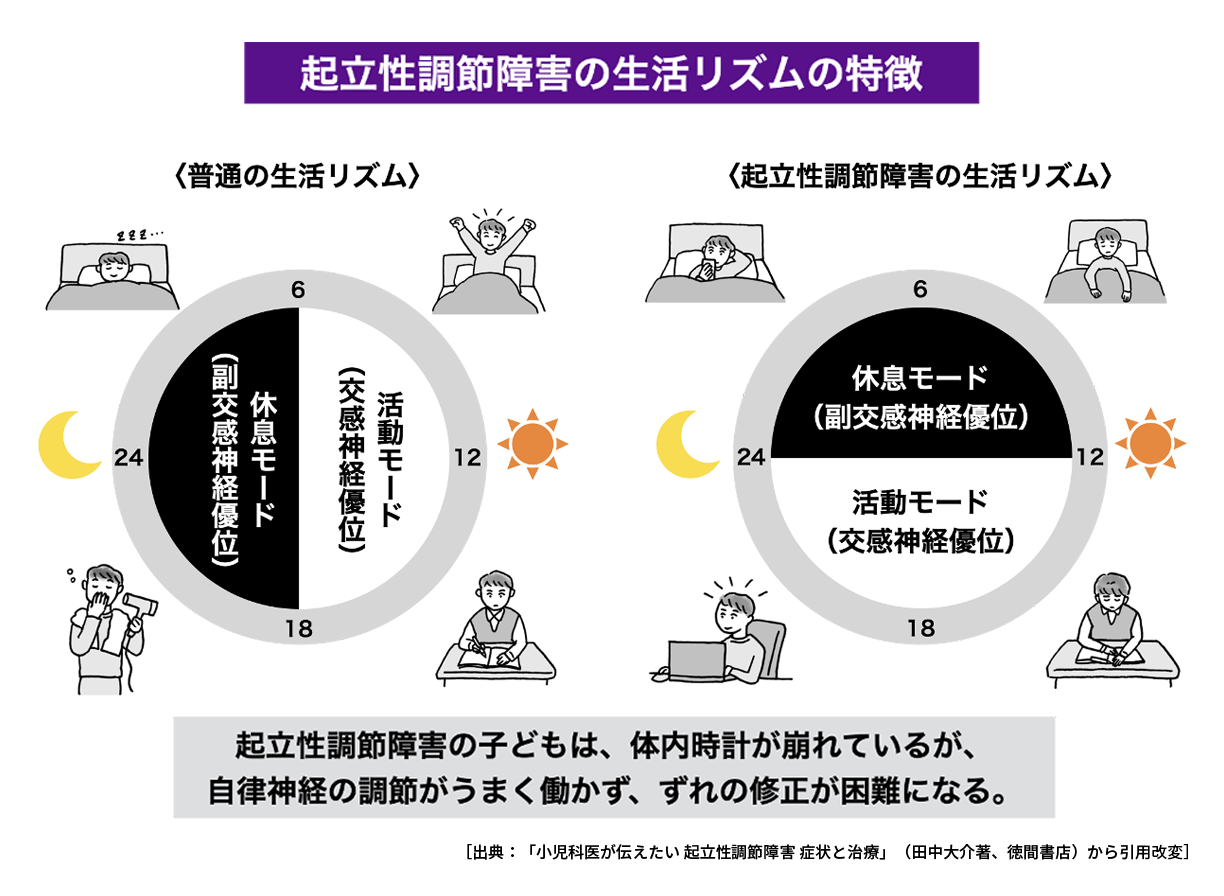
一般的に、起立時には重力の影響で血液が下半身の方向に流れようとします。
健康な人の場合、立ち上がると交感神経が活発に働き、下半身の血管が強く収縮することにより、脳への血流が促され、正常た状態が保たれます。
起立性調節障害では、このしくみがうまく働かず、立ち上がったときに血液が下半身に滞留し、脳への血流が不足します。これにより、「立ちくらみ」や「めまい」といった症状が現れます。発症の原因はよくわかっていませんが、思春期の「急速な身体的成長」、「ホルモンバランスの変化」、「発熱」、「ストレス」が等の要因が、発症に関与することが報告されています。
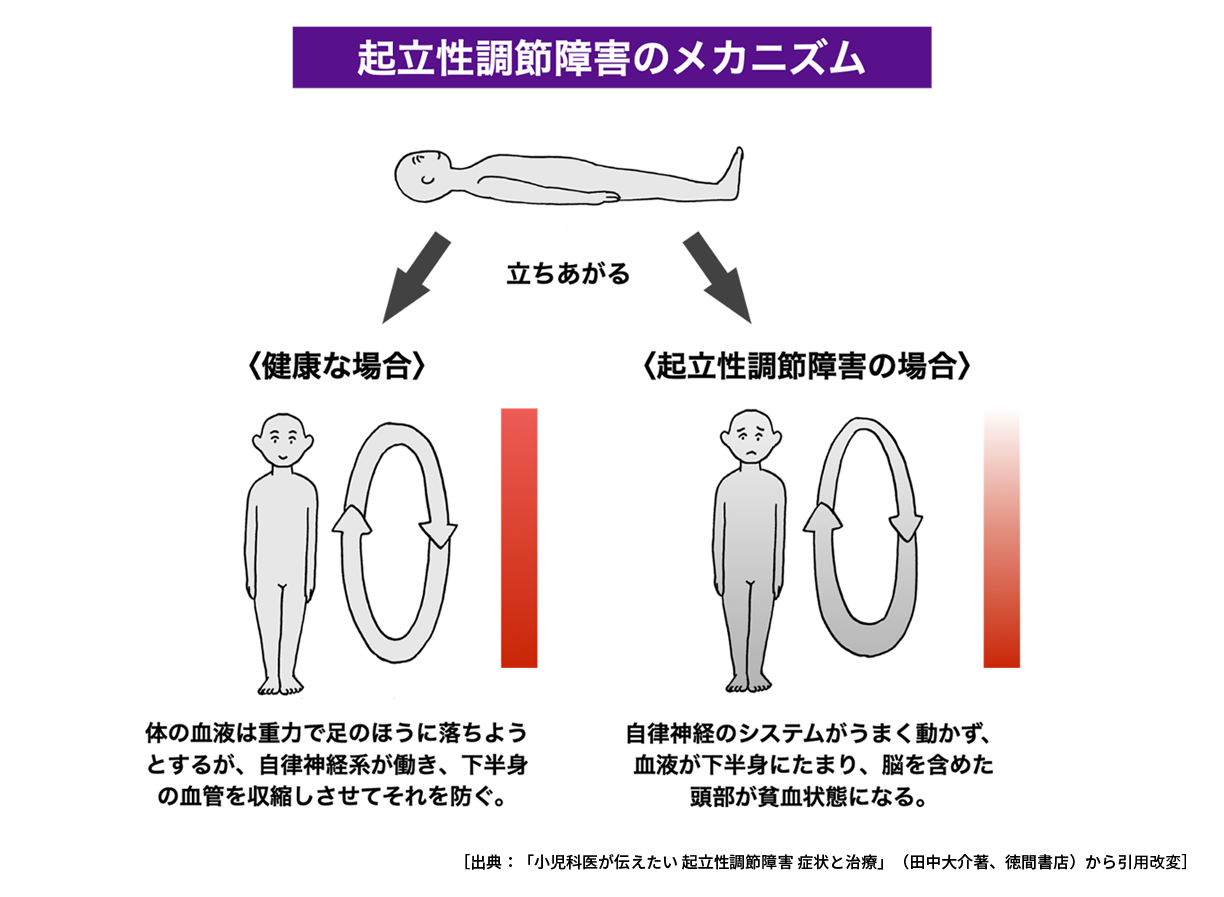
起立性調節障害には、主に4つのサブタイプがあります。これは、新起立試験により判定されます。
(1)起立直後性低血圧(instantaneous orthostatic hypotension; INOH)
起立直後に強い血圧低下が起こるタイプ
(2)体位性頻脈症候群(potural tachycardia syndrome; POTS)
起立による血圧低下はないが、心拍数が増加するタイプ
(3)血管迷走神経性失神(vasovagal synscope; VVS)
起立中に突然血圧が低下し、意識低下や意識消失発作を起こすタイプ
(4)遷延性起立性低血圧(delayed orthostatic hypotension; delayed OH)
起立3~10分後に血圧が低下するタイプ
さらに、判定基準に基づき、身体的重症度の判定が行われます。起立性調節障害は、サブタイプやその重症度によって対処法を検討し、また、個々の日常生活や学校生活への影響を考慮することが必要になります。
他にも、「過剰反応型」、「脳血流低下型」といったタイプが見つかっていますが、新起立試験では見分けることができません。
患者さんごとに病状や対処法が異なるため、
個別化した形でのテーラーメードな対応が必要です
そのために、子どもの眠りを1週間以上にわたり客観的に測定し、
正確な睡眠状態を把握する必要があります
 プロジェクトへの参加条件
プロジェクトへの参加条件
「新起立試験」と「身体的チェックリストを」用いた起立性調節障害の診断を行っていること

「プロジェクトへの協力医師」に受診すること
(専門医の紹介はしておりません。各医療機関にて対応可能数に上限があります。ご理解のほどよろしくお願いいたします。)
 測定の概要
測定の概要
参加費は無料です
診察には通常の費用がかかります
STEP1
専門医を受診
デバイスを受け取る

STEP2
デバイスを装着して生活
毎朝、Web問診への回答

STEP3
専門医を受診
デバイスを返却

STEP4
東京大学で解析

STEP5
フィードバック


睡眠問題の把握と改善の糸口発見の
お手伝いをいたします
 測定・手続きの流れ
測定・手続きの流れ医療機関
お問い合わせ
概要説明・ご相談
昭和大学
東京大学
医療機関
お申し込み
同意書の送付/
デバイスの送付
昭和大学
東京大学
医療機関
患者さんへの測定内容のご説明
デバイスの設定
約2週間のデバイス装着/
Web問診への回答
患者
医療機関
同意書の回収・返却/
デバイス・データの回収・返却
昭和大学
東京大学
医療機関
データレポートの受領・ご説明
東京大学
医療機関
患者さんへの
データレポートの返却
 メッセージ
メッセージ筆者は中学時代よく朝礼で倒れた。校内マラソン大会で3位入賞した表彰を受ける朝礼が倒れた初回であった。緊張していたのであろう。その後「また具合が悪くなるのではないか」という予期不安から朝礼を嫌悪、実際朝礼ではたびたび具合が悪くなった。起立試験を受けODと診断され、母の意向で漢方を服用した。当時筆者は陸上部で毎朝朝練があった。朝に弱いことは全くなかった。倒れる際には頻脈と冷や汗から始まった。今でいう血管迷走神経性失神と想像している。
今「朝起きることが出来ない」場合、多くの学校医、小児科医がまずODを思い浮かべる。しかし小生の20歳以下の睡眠外来患者さん181名の検討(うち14名は他院でODの診断済)では、最多の主訴は「朝起きることができない」で58名(うち9名はODと診断済)であった。この58名中最多の最終診断名は睡眠不足症候群で35名(うち7名はODと診断済)、ついで睡眠・覚醒相後退障害を含む概日リズム睡眠覚醒障害13名(うち2名はODと診断済)であった。ODと診断されていた14名の最終診断は睡眠不足症候群8名(主訴は7名が朝起きることができない、1名が授業中の居眠り)、概日リズム睡眠・覚醒障害群4名、不眠症1名、不明1名であった。
実はODを最初に記載した1958年の大国の論文には「朝寝起きが悪い(朝の方が具合が悪い)」関連の記載はない。さらに1960年の高津の概説にも「充分眠ったのに倦怠、脱力を感じ、学校で注意が集中できない」とのドイツ語圏の教科書や論文の引用はあるものの、本邦患者での朝の寝起きや午前中の症状に関する記載はない。
「睡眠不足では朝起きることは困難」という当然であった事項が、社会全般が寝不足を軽視している現状を背景に、「多少の寝不足であっても気合と根性があれば朝起きることは可能」との精神論に圧倒されているのが現状ではないかと危惧する。「朝起きられない」場合の鑑別に睡眠不足症候群を加える必要性を強く感じる。
今回の睡眠検診でODの子ども達の睡眠についての解明が進むことを期待する。

「起立性調節障害の睡眠障害研究への期待」
起立性調節障害(OD)の子ども達は、血圧低下に伴う立ちくらみの他に、軽症でも朝起き不良などの睡眠の問題があります。重症度が中等症以上では約8割に睡眠時間帯のずれが起こり、夜はなかなか寝付けず、携帯、パソコン、ゲームで夜更かしになるという悪循環から、昼夜逆転になることもあります。登校できなくなると学業の遅れ、クラスメイトからの疎外感もあり、不登校状態になります。気持ちも落ち込んできます。保護者は朝起こそうと躍起になり叱ったりするので、親子関係まで悪くなる、という家庭問題まで起こるという二重三重の重大な問題を背負っているが実情です。
これを解決するにはどうしたらいいのか?それには本格的な科学的研究によって原因を特定することが大切です。ODが本質的な原因で昼夜逆転するのか、あるいは逆に睡眠の本質に問題がありODは二次的な現象なのか、これを解明することで治療法が新展開するでしょう。
この課題には大阪医科薬科大学小児科グループも約30年前から関心を持っていました。
そこで、概日リズムの指標であるコルチゾール日内変動と睡眠やOD重症度との関係を入院患者で調べました。その結果、コルチゾール日内変動の異常変動群(朝に最高値をとらない)は、正常変動群と比較して、入院前の就寝時間、起床時間、入院後午前7:00に起床できるまでに要した日数はそれぞれ有意に遅かったのです。しかし、これらとODの重症度やサブタイプとの相関は認められませんでした(小児科臨床ピクシス 起立性調節障害 p45-47, 2010年,中山書店)。実際に入院して2~5日後には、子ども達は午前7:00時に目覚めるようになりますが、しかしながら体を起こそうとする、血圧低下や脳血流低下のために、立ち上がれないのです。睡眠は改善しても、ODは治っていないのです。
そこで、ODの睡眠の病態として次の二つの仮説が考えられそうです。
① 生活の乱れ→夜更かし→朝起き不良→コルチゾールピークの後方移動(概日リズム障害)→午前中のコルチゾールの低下(交感神経活動の低下)→ODの重症化。
② 自律神経中枢の機能不全→OD→午前中の起立耐性の悪化→朝起き不良→コルチゾールのピークの後方移動。
私たちの小規模な研究では、概日リズム障害とOD重症度とは相関がないことから、①より②の病態が本質に近いのかと推論しています。
その一方で、昼夜逆転の不登校の子どもに対して、起立試験を連続血圧計(Finometer)や近赤外分光計(脳循環)を使って正確に測定しても全く異常がないケースが数多くあります。すなわち昼夜逆転はODが原因ではないのです。そこで心理社会的アプローチをしてみると、その背景に神経発達症やいじめが潜んでいることが少なくありません。OD疑い初診患者の約4割に神経発達症が併存という研究報告があります。ODと睡眠の研究には、是非、心身症として心身両面から研究していただき、素晴らしいエビデンスをご発表いただけることを心からお祈り申し上げます。
最後に、皆様の研究が益々、発展されますことを祈念したします。

睡眠について
家庭で「何かいつもと違う」と気づく起立性調節障害の子どもの様子は、『朝起きられない』『夜眠れない』という状態が多くなってきた時ではないでしょうか。
しばらくすると昼夜逆転し、夜型の生活になってしまう場合も少なくありません。そこで、内容を3つの項目に分け、ミニアンケートを実施しました。
【1】 睡眠で苦労している点、苦労した点
• 朝目覚めにくいことで、一日に不規則なリズムが生まれることによる生活への影響。
• よく耳にするのは、眠れないことで、朝起きられず、学校に行く時間に間に合わない。
• 夜起きていることで生じる騒音による家族への影響。
• ゲームやインターネットのやりすぎてしまう傾向になり、「だから朝起きられないのだ」と誤解されたり、ゲームの機械を取り上げたりすることによって家族間のトラブルに発展こともある。
• 死んだように寝ていて起こしたことを全く覚えていない。
• 25時間寝て25時間起きているという時期があった。
• 無理をして起きようとすると、めまいや吐き気、倦怠感が強く、1日中動くことができない。
など、起立性調節障害の子どもには、日常生活に大きく影響する睡眠に関する苦労が見えます。
【2】睡眠について知りたい点、知りたかった点
• 起きるためにどうすればよかったのか。
• なぜ眠れない、起きられないという事が起こるのか。
• 起きるとすぐに頭痛に悩まされたが、頭痛が起きない睡眠、睡眠の質の向上が知りたいと思った。
• 20時間眠り続けてトイレにも起きてこず、心配したが起こさなくていいのか。
などがあげられ、起立性調節障害は身体症状だけでなく、なぜ睡眠にまで影響するのかの理解が薄いように感じました。
【3】起立性調節障害に罹患したことで経験したこと
• 不登校や進路の変更などで、人生計画が変わったが、子どもも親も精神的に大変だと振り返って思う。
• 先生や人のやさしさに気づくことができた。
• 辛いこともたくさんあったが、親子とも、人として成長できたと思う。
• 安心できる環境、子どもを認めて、見守ること。家族の理解と受容が必要だと思う。
睡眠だけでなく、起立性調節障害の子どもが抱える様々な症状を丸ごと受け入れ温かく支援することが求められているのではないかと思います。
今回の「子ども睡眠検診プロジェクト」で睡眠について新たにいろいろなことがわかり、起立性調節障害の子ども、ご家族の生活が少しでも良くなることに繋がることを願っています。

皆様こんにちは。
この度は、この様な機会をいただきありがとうございます。私のこれまでの経過と願いを記しましたのでお読みいただければ幸いです。
私は中学2年生で起立性調節障害を発症しました。
それまでは、大好きな学校に朝一番に登校し、ソフトボール部の練習で楽しく過ごす毎日でしたが、ご飯が食べられなくなり、体重は7kgも減り、私の生活は一変しました。そして、「朝、起きられない」、「つらすぎる孤独」と闘う日々が始まりました。はじめは原因がなかなかわかりませんでしたが、起立性調節障害の診断を受けました。お医者さんからは「この病気はこれから朝が起きられなくなる、夜眠れなくなる、という症状が出ますよ」と言われました。まさか・・・と思っていましたが、やがてその言葉どおりになっていきました。朝は母に起こされても、全く記憶に無く、夜はむしろ興奮状態となり眠れない日が続きました。母も私も起立性調節障害という病気を理解するのに時間がかかり、家族もこの病気に振り回され、お互いにいっぱいいっぱいでした。
学校に通えなくなり、部活もやめ、食事も通常の時間には家族と一緒には食べられなくなり、とても孤独でした。周囲から「何で起きられないの?」と言われても、「それは私の方が知りたい!お医者さんに聞いて!」と反発することもありました。今でこそ学校に通えなくなった娘を心配する気持ちはわかりますが、家族と衝突したときは、世界にすべての人を敵に回してしまったように感じていました。やっとの思いで学校に行けたときに、学校の先生から「もっと頑張りなさい」と言われたことは本当に傷つきました。学校の先生にわかってもらえないことは本当に本当に辛いことです。病院を受診しても治療法は無いと言われ、それでもいろいろな薬を試しましたが、効果はありませんでした。
発症から5年が過ぎたころから、起立性調節障害との付き合い方が何となくわかってきました。「ただ病気を治そうと必死になるよりも、受け入れながらうまくつき合っていくのがどうやらよさそうだ」と考えられるようになりました。高校時代には同級生に支えられ、映画「今日も明日も負け犬。」を製作することができました。この映画には私の経験や思いをたくさん込めました。
起立性調節障害はしばしば「サボリ」や「怠け」と誤解されます。この病気のことを知ってもらい、この病気で苦しんでいる人の生活が少しでもいい方向に変わるよう、この映画をたくさんの人に届くことを願っています。最後になりましたが、私の体調は今はだいぶ良くなってきていて、自分の体調のペースに合わせながら様々なことにチャレンジしながら過ごしていることを付け加えます。
今回の「子ども睡眠検診プロジェクト」で、メンタルのせいだと誤解されやすい起立性調節障害で苦しむ方々に医学的な見地からの光が訪れることを願っています。
【主なプロフィール】
■2021年7月4日 映画「今日も明日も負け犬。」劇場公開
■2021年12月11日 eiga wordcup2021にて最優秀監督賞を含む11賞を受賞
■2022年8月15日 一般社団法人MAKEINU.設立・理事
■2022年10月21日〜23日 All American Highschool Film Festival(全米学生映画祭)国際部門ノミネート
■2024年5月22日 小説「今日も明日も負け犬。著 小田実里」幻冬舎より刊行

 研究概要
研究概要| ウェアラブルデバイス・⼿法 | 研究者 | 精度 | 感度 | 特異度※ |
|---|---|---|---|---|
| ACCEL | Katori+, 2022 | 93.2% | 97.2% | 82.2% |
| Actiwatch-64 | Kosmadopoulos+, 2014 | 88.0% | 97.8% | 26.9% |
| Actiwatch-64 | Markwald+, 2016 | 89.3% | 96.7% | 37.0% |
| Fitbit | de Zambotti+, 2016 | 90.9% | 95.4% | 42.4% |
| Apple Watch | Walch+, 2019 | 86.6% | 93.0% | 54.1% |
| Oura Ring | de Zambotti+, 2019 | - | 96% | 48% |
※特異度とは、PSG装置の睡眠と覚醒を真のデータとした際に、ウェラブルデバイスとアルゴリズムが、覚醒を判定できる確率のことです。
東京大学が開発したアルゴリズム(ACCEL ; 中途覚醒を正確に検出)を本調査に活用します。

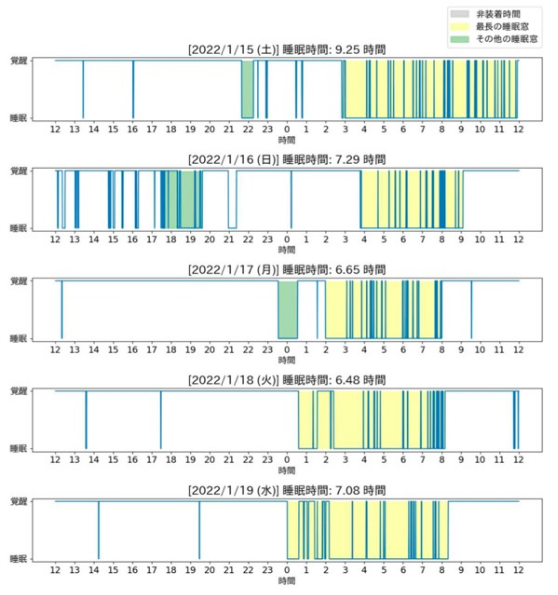
約2週間の睡眠覚醒リズムや睡眠時間、中途覚醒等の情報を解析します。

未だ理解の進んでいない起立性調節障害患者(子ども)の睡眠を客観的に測定し、
睡眠の実態把握と症状との関連の解明を進めます。
起立性調節障害患者における睡眠パターンを分析・分類し、
患者の睡眠問題の改善に資する研究活動へとつなげます。
 研究体制
研究体制
ERATO上田生体時間プロジェクトでは、開発したウェアラブルデバイスを用いた簡便かつ正確な睡眠測定技術を活用し、二次予防(睡眠検診)としての取り組みとして、起立性調節障害の子どもの睡眠問題の把握と改善に少しでも貢献できればと考えています。
研究総括:
上田泰己(教授)
ヒト睡眠測定グループ:
南 陽一(特任准教授)、岸 哲史(特任講師)

起立性調節障害は自律神経系の不調によって、しばしば朝起きられず夜寝る時間が遅くなり、さらには昼夜逆転を認めることもあり、睡眠への影響は患者さんにとって深刻な問題の一つです。今回の睡眠検診で起立性調節障害のサブタイプや治療状況による睡眠リズムや問題点などが解明され、患者さんの日常生活の改善に少しでもつながることを目指したいと思います。
教授:
加藤光広
教授:
田中大介
 お問い合わせ
お問い合わせ何でもお気軽にお問い合わせください。